溃疡性结肠炎(UC)是一种病因尚未完全明确的慢性非特异性炎症性肠病,主要累及结肠黏膜及黏膜下层,多从直肠开始逐渐向近端蔓延,呈连续性分布。临床典型表现为反复发作的腹痛、腹泻、黏液脓血便,常伴里急后重,病情迁延易复发,严重时可导致贫血、营养不良、肠穿孔等并发症,显著影响患者生活质量。其发病与遗传、免疫紊乱、肠道菌群失调及环境因素密切相关,免疫介导的肠道黏膜屏障损伤是核心病理机制 —— 肠道免疫细胞异常激活后释放大量炎症因子,破坏黏膜完整性,引发持续炎症反应。诊断需结合临床症状、内镜检查(可见黏膜充血水肿、糜烂溃疡)、病理活检(隐窝炎、隐窝脓肿等特征性改变)及实验室检查,治疗以抗炎、调节免疫为主,需长期管理。
一、实验背景及动物选择
在炎症性肠病基础研究领域,溃疡性结肠炎(Ulcerative Colitis, UC)动物模型是解析疾病发病机制、开展药物筛选及疗效评价的核心支撑工具。其中,2,4,6-三硝基苯磺酸(Trinitrobenzenesulfonic Acid, TNBS)诱导模型因能稳定复现人类UC的关键病理特征,且操作流程标准化程度较高,已成为国内外实验室开展相关研究的首选模型之一。其中,TNBS(三硝基苯磺酸)诱导模型因能模拟人类UC的关键病理特征,且操作流程相对标准化,成为许多实验室的首选。

动物选择:
SPF级雄性SD大鼠(体重180-200g)
选型依据:
1.SD大鼠作为常用近交系实验动物,其结肠解剖生理结构与人类结肠具有较高同源性,且体型适中,便于灌肠等侵入性操作的标准化实施;
2.选用雄性个体可排除性别激素对炎症反应的干扰,提升实验结果的重复性与可靠性。
TNBS诱导的核心原理,在于“半抗原致敏效应”:TNBS作为小分子化学试剂,需借助50%乙醇的黏膜损伤作用,才能更好地与结肠黏膜蛋白结合形成复合物,激活机体细胞免疫应答,最终引发结肠黏膜充血、水肿、溃疡等典型UC病理表现。这种“免疫介导+黏膜损伤”的机制,与人类UC的发病特点高度契合,这也是该模型广泛应用的核心原因。
二、模型构建:操作流程与技术要点
造模成功取决于细节把控,我们将实验流程拆解为“术前准备-核心操作-术后护理”三阶段。
1. 术前准备:实验体系的标准化搭建
动物预处理:大鼠造模前禁食24小时(清空肠道,保障TNBS黏膜接触效率);
器材准备:灌肠导管、注射器、灌肠液(TNBS 50mg/kg配50%乙醇,0.25-0.5ml/只)、麻醉剂及凡士林(减少肠道损伤)。
2. 核心操作:灌肠给药的标准化实施
灌肠给药:大鼠麻醉后仰卧固定,尾部朝向操作者;导管前端涂凡士林后,缓慢插入肛门8cm(直达目标结肠区),避免戳伤黏膜引发非特异性炎症。
给药需“慢推注+防反流”:缓慢推注TNBS乙醇溶液(避免肠道痉挛),推注后保留10秒,注入生理盐水冲洗导管,拔管后轻压肛门防反流。肠道黏膜完整性直接影响造模成功率。
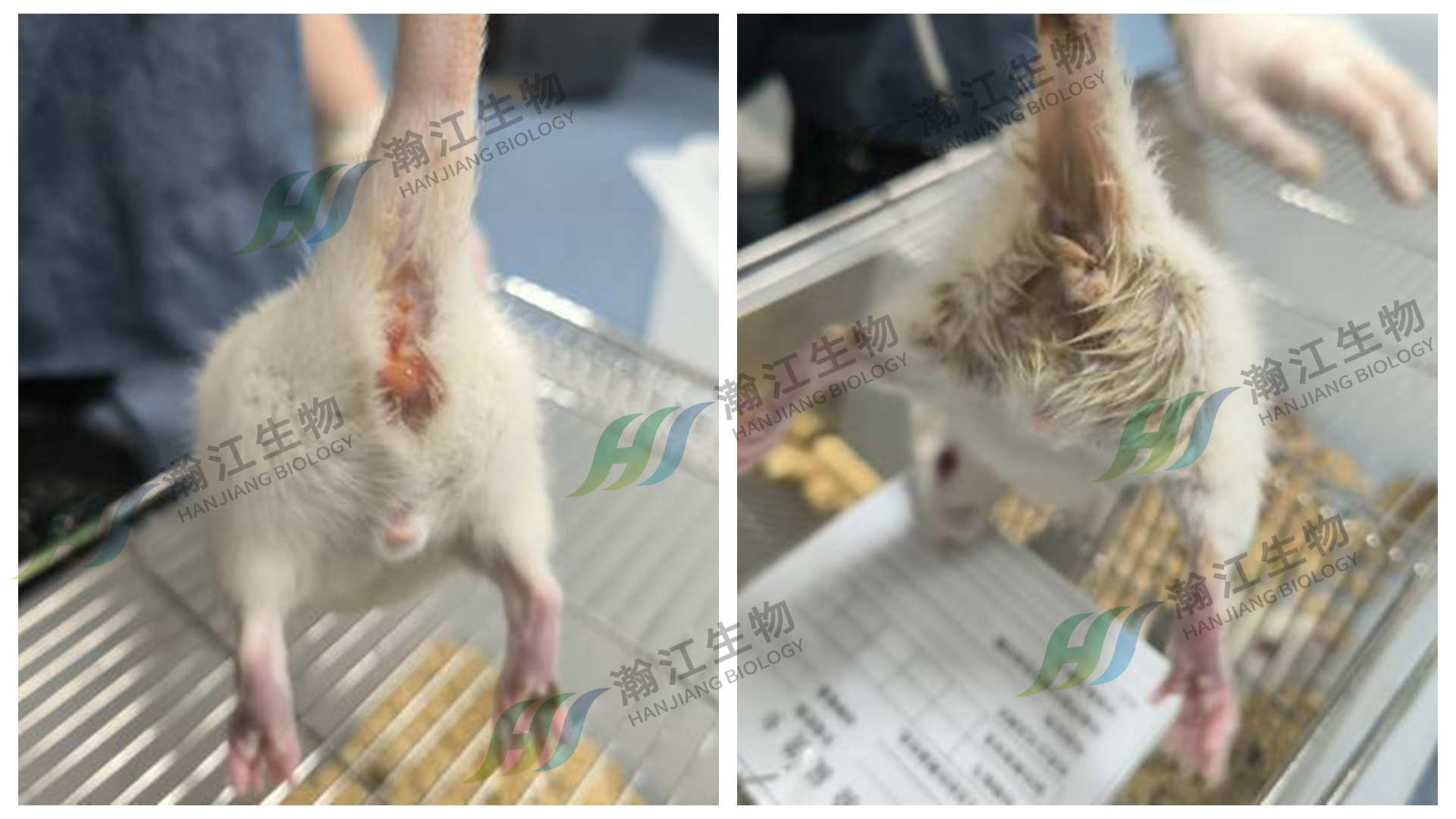
▲出血及软便
3. 术后护理:实验动物管理与数据监测
造模24小时后启动每日监测:观察精神状态、毛发、饮食、粪便性状(稀便/血便)及体重变化,记录并拍照。出现脱水等情况需及时干预,保障动物福利并降低实验误差。
三、模型评价:多维度标准化评价体系
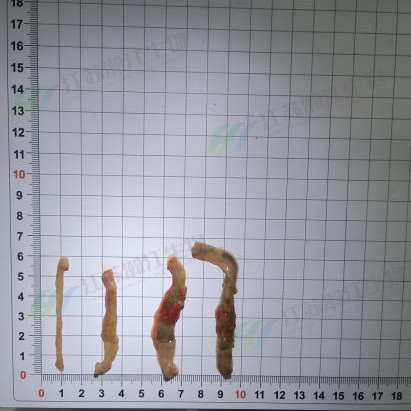
1.大鼠处死后肉眼观察结肠:
正常黏膜光滑粉红;造模成功可见黏膜溃疡、弥漫性充血水肿,严重时肠壁增厚,可快速筛选无效模型。
2. 评价指标:
宏观指标:结肠长度、溃疡指数、肠壁增厚程度。
微观指标:结肠组织HE染色(黏膜坏死、炎症细胞浸润)、MPO(髓过氧化物酶)活性检测。
免疫指标:Th1/Th2细胞因子(如IFN-γ、IL-4)或Th17/Treg平衡分析。





